La enfermedad degenerativa del disco cervical (DDD) se refiere al desgaste gradual de los discos y articulaciones del cuello. A medida que envejecemos, los discos espinales pierden agua y elasticidad, volviéndose más delgados y menos capaces de amortiguar las vértebras. Estos cambios pueden provocar dolor, rigidez y, en algunos casos, compresión nerviosa que afecta a los brazos o las manos.
¿Qué frecuencia tiene y quién la padece? (Epidemiología)
La enfermedad degenerativa del disco es una de las causas más comunes de dolor de cuello en adultos mayores de 40 años. Las zonas más afectadas con frecuencia son la parte media e inferior de la columna cervical, especialmente los niveles C5–C6 y C6–C7. La edad, la genética, la ocupación, el tabaquismo y las lesiones previas en el cuello influyen en la rapidez con la que progresa la degeneración. Hombres y mujeres se ven afectados por igual.
Por qué ocurre – Causas (Etiología y Fisiopatología)
A medida que los discos pierden agua con la edad, se encogen y agrietan, lo que genera más tensión en las articulaciones y ligamentos cercanos. El movimiento repetitivo, la mala postura o traumas como el latigazo cervical pueden acelerar este proceso. Enfermedades crónicas como la artritis reumatoide también pueden acelerar la degeneración.
El cuerpo a veces responde formando espolones óseos (osteófitos) para estabilizar la zona, pero estos espolones pueden estrechar el canal espinal o pinzar los nervios.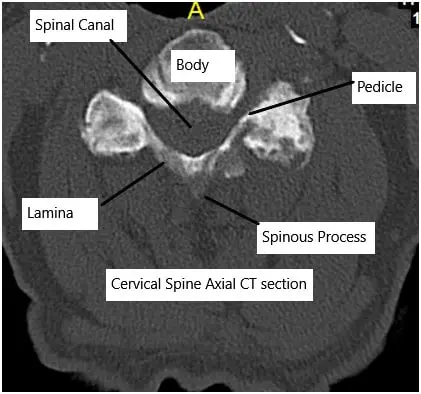
TAC cervical que muestra la sección axial.
¿Cómo funciona normalmente una parte del cuerpo? (Anatomía relevante)
La columna cervical tiene siete vértebras separadas por discos que actúan como cojines. Cada disco tiene un anillo externo resistente (anillo fibroso) y un centro tipo gel (núcleo pulposo). Estas estructuras permiten flexibilidad y absorben los impactos. Los nervios viajan a través de aberturas en las vértebras hasta los brazos y la parte superior del cuerpo.
Cuando un disco se debilita o colapsa, el espacio para los nervios disminuye, lo que provoca irritación o compresión.
Lo que puedes sentir – Síntomas (presentación clínica)
Muchas personas con degeneración discal cervical nunca desarrollan síntomas. Cuando aparecen síntomas, pueden incluir:
- Dolor o rigidez en el cuello que empeora con el movimiento
- Dolor irradiado al hombro, brazo o parte superior de la espalda
- Hormigueo, entumecimiento o debilidad en los brazos o manos
- Dolores de cabeza en la base del cráneo
- En casos graves, marcha inestable, torpeza o cambios en la vejiga debido a la compresión de la médula espinal
¿Cómo encuentran el problema los médicos? (Diagnóstico e imagen)
El diagnóstico comienza con un examen físico para comprobar el rango de movimiento, los reflejos y la fuerza.
Las pruebas de imagen incluyen:
- Radiografías para evaluar el estrechamiento del espacio discal o los espolones óseos
- Resonancia magnética para visualizar discos, nervios y compresión de la médula espinal
- TAC para detallar cambios óseos o ligamentos calcificados
- Pruebas electrodiagnósticas (EMG/NCS) si la afectación nerviosa no está clara
Clasificación
La DDD cervical puede describirse por localización y gravedad:
- Leve: Pérdida de altura del disco con dolor ocasional de cuello
- Moderado: Hernia discal o espolones óseos que causan irritación nerviosa
- Muy fuerte: Degeneración multinivel con compresión de la médula espinal (estenosis cervical)
Otros problemas que pueden parecer similares (diagnóstico diferencial)
El dolor de cuello también puede deber:
- Distensión muscular o lesión por latigazo cervical
- Artritis de la articulación facetaria cervical
- Hernia discal sin degeneración
- Tumores o infecciones espinales
- Trastornos del hombro o de la parte superior de la espalda
Opciones de tratamiento
Cuidados no quirúrgicos
La mayoría de los pacientes mejoran sin cirugía. Los tratamientos más comunes incluyen:
- Medicamentos: Antiinflamatorios, analgésicos o relajantes musculares.
- Fisioterapia: Ejercicios de estiramiento y fortalecimiento para estabilizar los músculos del cuello.
- Modificación de actividad: Ajustes ergonómicos, corrección de postura y pausas regulares tras estar sentado durante mucho tiempo.
- Collar cervical: Uso a corto plazo para el alivio del dolor agudo.
- Inyecciones: Inyecciones de corticosteroides para reducir la inflamación.
Atención quirúrgica
Se recomienda la cirugía para dolor persistente, compresión nerviosa o afectación de la médula espinal que no mejoran con cuidados conservadores. Las opciones incluyen:
- Discectomía y fusión cervical anterior (ACDF): Extracción del disco enfermo a través de la parte frontal del cuello seguida de la fusión de los huesos adyacentes.
- Reemplazo de disco cervical (artroplastia): Sustitución del disco dañado por uno artificial para preservar el movimiento.
- Foraminotomía posterior: Descompresión mínimamente invasiva a través de la parte posterior del cuello sin fusión.
- Laminectomía posterior y fusión/laminoplastia: Se utiliza para enfermedades multinivel o compresión de la médula espinal.
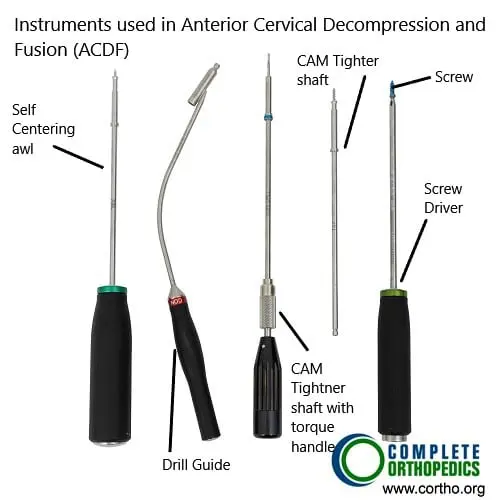
Instrumentos utilizados en la ACDF
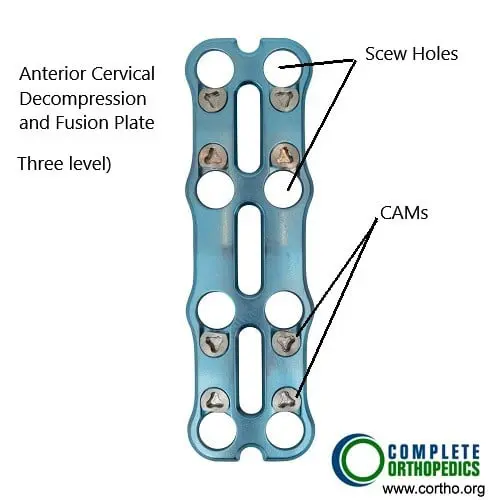
Placa ACDF (fusión de 3 niveles)
Las imágenes anteriores muestran la placa y los instrumentos de ACDF (descompresión y fusión cervical anterior) usados para fusionar las vértebras cervicales desde la parte frontal del cuello. La cirugía ayuda a descomprimir los nervios espinales/médula espinal y a prevenir el movimiento entre los segmentos para aliviar los síntomas y lograr estabilidad.
Recuperación y qué esperar después del tratamiento
- Terapia conservadora: La mayoría de los pacientes se recuperan en 4–6 semanas con reposo, ejercicio y medicación.
- Después de la cirugía: La estancia hospitalaria suele durar entre 1 y 2 días. El regreso a la actividad ligera ocurre en pocas semanas; La recuperación completa puede tardar entre 2 y 3 meses.
Los pacientes con compresión medular pueden tardar más en recuperarse y pueden necesitar rehabilitación continua.
Posibles riesgos o efectos secundarios (complicaciones)
Los riesgos quirúrgicos potenciales incluyen:
- Infección, sangrado o lesión nerviosa
- Fallo de la fusión o del aflojamiento del implante
- Dificultad para tragar o ronquera (temporal)
- Coágulos sanguíneos o complicaciones de anestesia
- Dolor o rigidez persistentes
Los pacientes con diabetes, obesidad o antecedentes de tabaquismo presentan un mayor riesgo de complicaciones.
Perspectivas a largo plazo (pronóstico)
La mayoría de los pacientes logran un alivio duradero del dolor y una mayor movilidad tras el tratamiento. La cirugía generalmente previene daños nerviosos adicionales, aunque puede persistir una rigidez leve. Un diagnóstico precoz y una buena atención postoperatoria ofrecen los mejores resultados.
Gastos de bolsillo
Medicare
Código CPT 22551 – Discectomía cervical anterior y fusión (ACDF): 417,50 $
Código CPT 22856 – Reemplazo de disco cervical (Artroplastia): 396,11 $
Código CPT 63020 – Foraminotomía posterior: 271,49 $
Código CPT 63045 + 22600 – Laminectomía posterior y fusión: 319,26 $ + 322,92 $
Código CPT 63050 – Laminoplastia: 362,34 $
Bajo Medicare, el programa suele cubrir el 80% del coste aprobado para estos procedimientos una vez que se cumple la franquicia. Los pacientes son responsables del 20% restante, que puede ser cubierto completamente por seguros complementarios como Medigap, AARP o Blue Cross Blue Shield. Estos planes complementarios se coordinan directamente con Medicare, asegurando que para las cirugías aprobadas de columna cervical, los pacientes a menudo paguen poco o ningún coste de bolsillo.
Si cuentas con un seguro secundario —como cobertura basada en el empleador, TRICARE o beneficios de la Administración de Salud de Veteranos (VHA)— actúa como pagador secundario después de que Medicare haya tramitado la reclamación. Una vez que se haya cumplido tu franquicia, el plan secundario puede cubrir los saldos restantes, incluyendo co-seguros o costes no cubiertos. Estos planes pueden incluir una pequeña franquicia, que generalmente oscila entre 100 y 300 dólares, dependiendo de la póliza específica y la cobertura de la red.
Compensación por Trabajadores
Si tu degeneración discal cervical o una lesión medular relacionada se produjeron como resultado de actividad laboral, la Compensación de Trabajadores cubrirá el coste total del tratamiento, incluyendo ACDF, reemplazo de disco, foraminotomía o procedimientos de fusión. Todos los costes hospitalarios y de rehabilitación asociados están incluidos, y no tendrás gastos de bolsillo bajo una reclamación aceptada.
Seguro sin culpa
Si tu enfermedad o lesión de disco cervical fue causada o agravada por un accidente de tráfico, el seguro sin culpa cubrirá todos los tratamientos médicamente necesarios, incluyendo descompresión, reemplazo de disco o procedimientos de fusión. El único cargo potencial es una pequeña franquicia, dependiendo de los detalles de tu póliza de seguro.
Ejemplo
Linda, una profesional de oficina de 57 años, fue diagnosticada con degeneración discal cervical que le causaba dolor de cuello y entumecimiento en el brazo. Se sometió a una discectomía cervical anterior y fusión de un solo nivel (ACDF) con un coste estimado de bolsillo de Medicare de 417,50 dólares. Su plan suplementario Medigap cubrió el 20% que Medicare no pagaba, dejándola sin ningún gasto de bolsillo para la cirugía.
Preguntas más frecuentes (FAQ)
Q. ¿Forma parte de la enfermedad discal degenerativa cervical del envejecimiento?
R. Sí. El desgaste de los discos es una parte normal del envejecimiento, aunque no todo el mundo desarrolla síntomas.
Q. ¿Se puede revertir?
R. No, pero los síntomas pueden controlarse mediante ejercicio, terapia y cambios en el estilo de vida.
Q. ¿Cuándo es necesaria la cirugía?
Un. Cuando el dolor, la debilidad o el entumecimiento persisten tras varias semanas de tratamiento no quirúrgico o si se detecta compresión de la médula espinal.
Q. ¿La cirugía afectará al movimiento del cuello?
R. La fusión limita ligeramente el movimiento al nivel tratado, pero la mayoría de las personas conservan una flexibilidad casi normal. El reemplazo de disco conserva más movimiento.
Resumen y conclusiones
La enfermedad degenerativa del disco cervical es una parte natural del envejecimiento que puede causar dolor de cuello e irritación nerviosa. La mayoría de los casos responden bien a tratamientos no quirúrgicos. Cuando se requiere cirugía, técnicas modernas como la fusión o el reemplazo de disco ofrecen un excelente alivio del dolor y restauran la estabilidad. Mantener una buena postura, mantenerse activo y evitar fumar ayuda a ralentizar la degeneración.
Perspectiva clínica y hallazgos recientes
Un reciente metaanálisis en red comparó diferentes técnicas quirúrgicas anteriores para tratar la enfermedad degenerativa del disco cervical no contiguo (DDDC), incluyendo discectomía y fusión cervical anterior (ACDF) con fijación de placas o espaciadores de perfil cero, artroplastia cervical discal (CDA) y cirugía cervical híbrida (HCS).
El estudio analizó a 312 pacientes en seis ensayos y encontró que todas las técnicas lograron altas tasas de éxito en la fusión, sin casos de pseudoartrosis y solo una reoperación. Aunque la recuperación funcional —medida por las puntuaciones de la Asociación Ortopédica Japonesa (JOA) y del Índice de Discapacidad del Cuello (NDI)— fue similar en todos los grupos, las técnicas que usaban espaciadores de perfil cero o CDA presentaron significativamente menos complicaciones postoperatorias, especialmente tasas más bajas de disfagia y degeneración de segmentos adyacentes en comparación con el ACDF tradicional con placas.
Estos hallazgos sugieren que los implantes que preservan el movimiento y de perfil bajo pueden reducir la irritación de tejidos blandos y el estrés en los niveles espinales vecinos, mejorando la comodidad del paciente y reduciendo riesgos a largo plazo. (Estudio de técnicas quirúrgicas cervicales anteriores para la enfermedad degenerativa del disco cervical no contigua – Véase PubMed.)
¿Quién realiza este tratamiento? (Especialistas y equipo implicado)
La atención la proporcionan cirujanos ortopédicos de columna o neurocirujanos con experiencia en reconstrucción cervical, junto con fisioterapeutas, especialistas en dolor y equipos de rehabilitación.
¿Cuándo acudir a un especialista?
Busca atención especializada si tienes:
- Dolor persistente en el cuello o el brazo
- Hormigueo, entumecimiento o debilidad en los brazos o manos
- Dificultad con el equilibrio o movimientos finos de la mano
¿Cuándo acudir a urgencias?
Ve a urgencias inmediatamente si experimentas:
- Parálisis repentina o debilidad severa
- Pérdida de control vesical o intestinal
- Fiebre alta o pérdida de peso inexplicable con dolor de cuello
¿Cómo es realmente la recuperación?
La rigidez y el dolor leves pueden durar varias semanas. El estiramiento gradual, la terapia y una buena postura restauran la movilidad. Los resultados a largo plazo son excelentes cuando los pacientes se mantienen activos y siguen planes de rehabilitación.
¿Qué ocurre si lo ignoras?
La compresión no tratada de la médula espinal o de los nervios puede causar daño nervioso permanente, dolor crónico o debilidad muscular. El tratamiento temprano previene estas complicaciones.
¿Cómo prevenirlo?
- Mantén una buena postura
- Evita fumar y hacer un esfuerzo excesivo
- Haz ejercicio regularmente para fortalecer los músculos del cuello y los hombros
- Gestionar enfermedades crónicas como la diabetes y la artritis
Nutrición y salud ósea o articular
Una dieta equilibrada rica en calcio, vitamina D y proteínas favorece la fortaleza ósea. Mantenerse hidratado y evitar el exceso de cafeína y alcohol protege los discos espinales.
Modificaciones de la actividad y del estilo de vida
Los ejercicios de bajo impacto como la natación, el yoga y caminar mantienen la flexibilidad y reducen la rigidez. Utiliza muebles ergonómicos y técnicas adecuadas de levantamiento para proteger tu cuello.
¿Tienes más preguntas?
¿Cuáles son los primeros signos de la enfermedad degenerativa del disco cervical?
Los primeros signos suelen incluir un dolor leve de cuello y rigidez, que pueden ser más evidentes tras actividades que esfuerzan el cuello. Algunas personas pueden experimentar una ligera disminución en la flexibilidad del cuello.
¿En qué se diferencia la degeneración discal cervical de otros tipos de artritis en la columna?
La degeneración del disco cervical implica principalmente la descomposición de los discos intervertebrales, mientras que otros tipos de artritis, como la osteoartritis, afectan a las articulaciones y superficies óseas. Ambas condiciones pueden coexistir, contribuyendo al dolor y la rigidez del cuello.
¿Hay actividades específicas que debería evitar para evitar que el CDDD empeore?
Evita actividades que impliquen levantar peso, movimientos repetitivos del cuello y periodos prolongados de mala postura, como mirar el móvil o la pantalla del ordenador durante largos periodos.
¿Qué tan efectivos son los tratamientos no quirúrgicos para el manejo del TDCD?
Los tratamientos no quirúrgicos como la fisioterapia, los medicamentos y los cambios en el estilo de vida son eficaces para muchas personas a la hora de gestionar el dolor y mejorar la función. Pueden reducir significativamente los síntomas y retrasar la necesidad de la cirugía.
¿Puede la fisioterapia curar completamente el TDCD?
La fisioterapia no puede curar el TDCD, pero sí puede gestionar eficazmente los síntomas, mejorar la fuerza y flexibilidad del cuello, y potenciar la función general, mejorando así la calidad de vida.
¿Hay terapias alternativas que puedan ayudar con el TDC?
Terapias alternativas como la acupuntura, la quiropráctica y la terapia de masaje pueden aliviar los síntomas en algunas personas. Consulta siempre con un profesional sanitario antes de comenzar cualquier tratamiento alternativo.
¿Cómo sé si mi CDDD es lo suficientemente grave como para considerar la cirugía?
Se considera la cirugía si los tratamientos conservadores fallan, los síntomas afectan significativamente tu vida diaria o si hay indicios de compresión nerviosa que causa dolor severo, debilidad o pérdida de función.
¿Cuáles son los riesgos asociados a la cirugía de columna cervical?
Los riesgos incluyen infección, sangrado, daño nervioso, lesión medular, dolor persistente y complicaciones derivadas de la anestesia. Habla a fondo sobre estos riesgos con tu cirujano.
¿Cuánto dura el periodo de recuperación tras una cirugía de columna cervical?
El tiempo de recuperación varía, pero normalmente va desde varias semanas hasta unos pocos meses, dependiendo del tipo de cirugía y de factores individuales como la salud general y el cumplimiento de los protocolos de rehabilitación.
¿Puede la degeneración del disco cervical provocar una discapacidad permanente?
Aunque es raro, los casos graves de TDC pueden provocar daños nerviosos significativos y discapacidad permanente si no se trata. La intervención temprana y el manejo adecuado son fundamentales.
¿Es mejor la cirugía de reemplazo de disco cervical que la fusión espinal?
El reemplazo discal cervical preserva un mayor movimiento natural del cuello y puede reducir el riesgo de enfermedad del segmento adyacente. Sin embargo, la idoneidad depende de factores individuales, y ambos procedimientos tienen sus propios beneficios y riesgos.
¿Puede ayudar llevar collarín con el CDDD?
Un collarín puede proporcionar alivio a corto plazo al limitar el movimiento y permitir que los músculos del cuello descansen. Sin embargo, no se recomienda un uso prolongado ya que puede debilitar los músculos del cuello.
¿Cómo puedo diferenciar entre el dolor de cuello del CDDD y otras condiciones como una distensión muscular?
El dolor relacionado con el TDCD suele incluir rigidez y dolor irradiado hacia los hombros, brazos o manos. El dolor por distensión muscular suele ser localizado y puede mejorar con descanso y tratamientos sencillos.
¿Es seguro hacer ejercicio con CDDD?
Sí, el ejercicio suele ser seguro y beneficioso. Actividades de bajo impacto como caminar, nadar y ejercicios específicos de estiramiento y fortalecimiento recomendados por un fisioterapeuta pueden ayudar a controlar los síntomas.
¿Cómo afecta el tabaquismo a la salud del disco cervical?
Fumar reduce el flujo sanguíneo a los discos, acelerando la degeneración y dificultando la curación. Dejar de fumar puede mejorar la salud general de la columna y reducir el dolor.
¿Puede la enfermedad degenerativa del disco cervical causar dolores de cabeza?
Sí, el CDDD puede causar cefaleas cervicogénicas, que se originan en problemas de cuello y pueden irradiarse hacia la parte posterior de la cabeza y las sienes.
¿Se recomiendan posiciones específicas para dormir para quienes tienen CDDD?
Se recomienda dormir boca arriba o de lado con una almohada de soporte que mantenga el cuello en posición neutral. Evita dormir boca abajo porque puede forzar el cuello.
¿Cuál es el pronóstico para alguien diagnosticado con TDCD?
El pronóstico varía. Muchas personas gestionan bien los síntomas con tratamientos conservadores, mientras que algunas pueden requerir intervención quirúrgica. Un diagnóstico precoz y un manejo adecuado pueden conducir a una buena calidad de vida.
¿Puede el estrés empeorar los síntomas del TDC?
Sí, el estrés puede aumentar la tensión muscular y la percepción del dolor, agravando los síntomas. Técnicas de gestión del estrés como la atención plena y los ejercicios de relajación pueden ser beneficiosas.
¿Con qué frecuencia debería tener citas de seguimiento si me diagnostican CDDD?
La frecuencia de seguimiento depende de la gravedad de los síntomas y de la respuesta al tratamiento. Inicialmente, puede ser necesario realizar visitas más frecuentes, que disminuyen a medida que los síntomas se gestionan eficazmente.
¿Puedo usar una almohadilla eléctrica o una bolsa de hielo para aliviar el dolor?
Ambos pueden ser efectivos. Utiliza una bolsa térmica para relajar los músculos y mejorar la circulación sanguínea, o una bolsa de hielo para reducir la inflamación y adormecer la zona. Úsalo durante 15-20 minutos varias veces al día.
¿Hay algún ajuste ergonómico específico para las estaciones de trabajo que ayude con el CDDD?
Asegúrate de que tu monitor esté a la altura de los ojos, utiliza una silla ergonómica que soporte la zona lumbar, mantén los pies planos en el suelo y haz pausas regulares para evitar una tensión prolongada en el cuello.
¿Es normal sentirse cansado o fatigado con CDDD?
El dolor crónico puede provocar fatiga. Gestionar el dolor de forma eficaz, descansar lo suficiente y mantener un estilo de vida saludable puede ayudar a reducir la fatiga.
¿Puede el CDDD afectar a mi capacidad para conducir?
El CDDD severo puede afectar el movimiento del cuello y los tiempos de reacción, afectando la capacidad de conducción. Si experimentas síntomas significativos, es recomendable consultar a tu médico sobre la seguridad al volante.

