En Complete Orthopedics, nos especializamos en el diagnóstico y tratamiento de afecciones de espalda y columna vertebral mediante atención personalizada y opciones quirúrgicas avanzadas. Nuestras clínicas en Nueva York y Long Island están conectadas con hospitales líderes y equipadas con la última tecnología para ofrecer una atención ortopédica y espinal excepcional.
El síndrome de la cauda equina (CES) es una condición rara pero grave causada por la presión sobre el grupo de nervios situado en el extremo inferior de la médula espinal, llamado cauda equina o «cola de caballo». Estos nervios controlan el movimiento y la sensibilidad en las piernas, así como la función de la vejiga y el intestino. La compresión de estos nervios es una verdadera emergencia y requiere tratamiento quirúrgico inmediato para evitar daños permanentes.
¿Qué frecuencia tiene y quién la padece? (Epidemiología)
El síndrome de la cauda equina es poco común, afectando solo a una pequeña fracción de las personas que experimentan dolor lumbar o hernia discal. Puede ocurrir en adultos de cualquier edad, pero se observa más frecuentemente en personas de mediana edad que desarrollan hernias discales grandes o lesiones medulares. Hombres y mujeres se ven afectados por igual. La condición también puede presentarse tras traumatismos graves, cirugías de columna o, en ocasiones ocasionales, debido a tumores o infecciones.
Por qué ocurre – Causas (Etiología y Fisiopatología)
La causa más común del síndrome de la cauda equina es una hernia discal en la parte baja de la espalda que presiona el haz nervioso. Otras posibles causas incluyen:
- Estenosis espinal, o estrechamiento del canal espinal
- Traumatismos, como fracturas o luxaciones por accidentes de tráfico o caídas
- Tumores que crecen dentro del canal espinal
- Sangrados o infecciones que comprimen los nervios
- Espondilolistesis, cuando una vértebra se desliza hacia adelante sobre otra
Cuando estas condiciones ejercen presión sobre los nervios de la cauda equina, el flujo sanguíneo a la zona disminuye y las señales nerviosas dejan de circular con normalidad. Si no se alivia rápidamente, esta presión puede causar daños nerviosos permanentes.
¿Cómo funciona normalmente una parte del cuerpo? (Anatomía relevante)
La médula espinal transmite mensajes entre el cerebro y el cuerpo. Recorre la columna vertebral y termina alrededor del nivel de la primera vértebra lumbar. Por debajo de este punto, un haz de nervios continúa hacia abajo dentro del canal espinal; estos se llaman cauda equina porque se asemejan a la cola de un caballo.
Estos nervios controlan la sensibilidad y el movimiento en las piernas, la vejiga, el intestino y los órganos sexuales. Debido a que están expuestos dentro del conducto y no están protegidos por hueso o tejido tan fuertemente como la médula espinal, son más sensibles a la presión o a las lesiones.
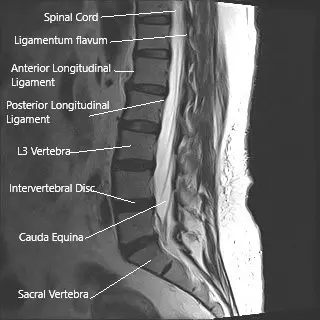
Resonancia magnética de la columna lumbar en la sección sagital que muestra la cauda equina (cola de caballo)
Lo que puedes sentir – Síntomas (presentación clínica)
Los síntomas del síndrome de la cauda equina pueden aparecer de forma repentina o desarrollarse con el tiempo. Los signos más comunes incluyen:
- Dolor lumbar intenso
- Dolor, entumecimiento o hormigueo en una o ambas piernas
- Debilidad en las piernas o dificultad para caminar
- Entumecimiento alrededor de la parte interna de los muslos, glúteos o la zona que toca la silla («anestesia de la silla»)
- Pérdida de control vesical o intestinal
- Dificultad para empezar o detener la micción, o la sensación de vaciado incompleto
- Disfunción sexual
Los pacientes suelen describir no sentir el papel higiénico o perder el impulso de orinar. Estos síntomas requieren una evaluación de urgencia.
¿Cómo encuentran el problema los médicos? (Diagnóstico e imagen)
El diagnóstico comienza con una revisión cuidadosa de los síntomas y un examen físico y neurológico para comprobar la fuerza, los reflejos y la sensibilidad en las piernas y la zona de la ingle.
Las pruebas de imagen ayudan a confirmar el diagnóstico y localizar la causa de la presión nerviosa:
- La resonancia magnética es la mejor prueba de imagen, mostrando nervios, discos y tejidos blandos con detalle.
- Se puede utilizar un TAC o mielograma si no es posible hacer una resonancia magnética.
- Las radiografías pueden identificar fracturas o problemas óseos tras un traumatismo.
- Los estudios de vejiga pueden evaluar la función urinaria si hay síntomas en la vejiga.
El diagnóstico precoz es fundamental: cualquier retraso en el tratamiento puede provocar una lesión nerviosa permanente.
Clasificación
El síndrome de la cauda equina suele categorizarse en función de la completa compresión nerviosa:
- CES incompleto: Los pacientes aún tienen cierto control de la vejiga o el intestino, pero experimentan debilidad, entumecimiento o dificultades urinarias.
- CES completo: Hay pérdida total de la función de la vejiga o del intestino y un entumecimiento generalizado.
Esta distinción ayuda a guiar la urgencia y el enfoque del tratamiento.
Otros problemas que pueden parecer similares (diagnóstico diferencial)
Otras condiciones pueden imitar el síndrome de la coda equina, incluyendo:
- Hernia de disco lumbar sin compresión nerviosa
- Neuropatía periférica por diabetes
- Compresión de la médula espinal más arriba en la columna
- Esclerosis múltiple
- Infecciones o inflamación de la médula espinal
Los médicos descartan estos casos mediante resonancia magnética y pruebas neurológicas.
Opciones de tratamiento
Cuidados no quirúrgicos
Dado que el síndrome de la cauda equina es casi siempre una emergencia quirúrgica, el tratamiento no quirúrgico es limitado. El control del dolor, el reposo y la medicación antiinflamatoria pueden usarse brevemente durante la preparación para la cirugía, pero retrasar la descompresión puede provocar una pérdida permanente de función.
Atención quirúrgica
El tratamiento principal es la cirugía de descompresión, realizada lo antes posible, idealmente dentro de las 48 horas posteriores al inicio de los síntomas. El procedimiento elimina todo lo que presiona los nervios, restaurando el flujo sanguíneo y la función nerviosa.
Dependiendo de la causa, la cirugía puede incluir:
- Discectomía: Extracción de la hernia discal que presiona los nervios.
- Laminectomía: Extracción de parte del hueso que cubre el canal espinal para aliviar la presión.
- Fusión: Colocación de tornillos y varillas para estabilizar la columna vertebral cuando hay inestabilidad o fractura.
La cirugía temprana ofrece la mejor oportunidad para recuperar la fuerza de las piernas y el control de vejiga e intestinos.
Recuperación y qué esperar después del tratamiento
Tras la cirugía, los pacientes suelen permanecer en el hospital para monitorización. La mejoría de los síntomas puede comenzar rápidamente, pero puede continuar durante meses o incluso años.
La recuperación incluye:
- Fisioterapia para fortalecer los músculos de las piernas y restaurar el movimiento.
- Reentrenamiento de vejiga si se ve afectado el control urinario.
- Manejo del dolor con medicación y estiramientos suaves.
- Visitas regulares de seguimiento e imágenes para asegurar la estabilidad continua.
Incluso tras una cirugía exitosa, algunos síntomas—especialmente la vejiga o la disfunción sexual—pueden tardar más en mejorar.
Posibles riesgos o efectos secundarios (complicaciones)
Las posibles complicaciones son
- Entumecimiento o debilidad persistentes
- Problemas continuos de vejiga o intestinos
- Dolor crónico o rigidez
- Infección o sangrado tras la cirugía
- Lesión de la raíz nerviosa o fuga de líquido cefalorraquídeo
La cirugía retrasada aumenta el riesgo de daño nervioso permanente y discapacidad a largo plazo.
Perspectivas a largo plazo (pronóstico)
Los resultados dependen de la rapidez con la que se realice la cirugía. Los pacientes tratados dentro de las 48 horas posteriores al inicio de los síntomas tienen la mejor probabilidad de recuperar la función de la vejiga y las piernas. Los retrasos pueden provocar una recuperación parcial o déficits permanentes. El seguimiento y la rehabilitación a lo largo de toda la vida ayudan a mantener la función y la calidad de vida.
Costes de bolsillo para el síndrome de la cauda equina (CES)
Medicare
Código CPT 63047 – Laminectomía lumbar por descompresión: 271,76 $
Código CPT 63030 – Discectomía lumbar (si la hernia de disco es la causa): 225,06 $
Código CPT 22612 – Fusión espinal posterior (si se requiere estabilización): $382.85
Bajo Medicare, los pacientes suelen ser responsables del 20% de la cantidad aprobada para los servicios médicos y de centros tras cumplir su franquicia. Los planes de seguro complementarios, como Medigap, AARP o Blue Cross Blue Shield, suelen cubrir este 20% restante, lo que significa que los pacientes normalmente no tienen costes adicionales cuando el procedimiento está aprobado por Medicare. Estos planes están diseñados para cubrir el vacío de pago dejado por Medicare, pero no lo reemplazan.
Si también tienes un seguro secundario, como un Plan Basado en el Empleador, TRICARE o la Administración de Salud de Veteranos (VHA), generalmente actúa como pagador secundario tras Medicare. Una vez que se cumpla tu franquicia de Medicare, el seguro secundario puede cubrir el saldo restante, incluido el coseguro. Las franquicias de estos planes secundarios suelen oscilar entre 100 y 300 dólares, dependiendo de la póliza y el estado de la red del proveedor o del hospital.
Compensación por Trabajadores
Si tu Síndrome de Cauda Equina es resultado de una lesión laboral, la Compensación Laboral cubrirá el coste total de la atención quirúrgica y hospitalaria asociada al tratamiento. Esto incluye descompresión, discectomía y fusión si es necesario. No tendrás gastos de bolsillo bajo la cobertura de Compensación Laboral.
Seguro sin culpa
Si tu Síndrome de la Coda Equina resultó de un accidente de tráfico, el Seguro Sin Culpa cubrirá toda la atención médica y quirúrgica necesaria, incluyendo descompresión, discectomía y fusión espinal si es necesario. El único coste posible para ti puede ser una franquicia menor, dependiendo de los términos específicos de tu póliza.
Ejemplo
John, de 58 años, desarrolló el síndrome de cauda equina tras una gran hernia discal lumbar que le causara una grave debilidad en las piernas y retención urinaria. El coste de su bolsillo de la laminectomía lumbar de Medicare fue de 271,76 dólares. Como John tenía seguro suplementario, la parte del 20% no cubierta por Medicare la pagaba su plan Medigap, dejándole sin gastos de bolsillo para la cirugía.
Preguntas más frecuentes (FAQ)
Q. ¿Es curable el síndrome de la cauda equina?
Un. Sí, si se trata rápido. La cirugía temprana puede aliviar la presión y restaurar la función nerviosa, aunque la recuperación puede llevar tiempo.
Q. ¿Puede volver a ocurrir?
R. La recurrencia es rara, pero puede ocurrir si se desarrolla otra hernia discal o problema espinal.
Q. ¿Recuperaré el control de la vejiga y el intestino?
Un. Muchos pacientes lo hacen, especialmente si se tratan a tiempo. Cuanto mayor sea el retraso antes de la cirugía, menor será la posibilidad de recuperación completa.
Q. ¿Es esto un tipo de parálisis?
Un. Puede causar parálisis parcial o total en las piernas si no se trata, pero una cirugía temprana puede evitar la pérdida permanente de movimiento.
Resumen y conclusiones
El síndrome de la cauda equina es una emergencia médica que ocurre cuando los nervios en la base de la médula espinal se comprimen. Provoca dolor de espalda, debilidad en las piernas, entumecimiento y problemas de vejiga o intestinos. La descompresión quirúrgica inmediata es esencial para evitar daños permanentes. Con un diagnóstico y tratamiento precoz, muchos pacientes recuperan fuerza, sensibilidad y control de la vejiga con el tiempo.
Perspectiva clínica y hallazgos recientes
Un estudio reciente sobre el síndrome de la cauda equina (CES) destacó la importancia de la descompresión quirúrgica urgente para prevenir daños neurológicos irreversibles. La investigación destacó que la intervención temprana —preferiblemente dentro de las 48 horas posteriores al inicio de los síntomas— mejora significativamente la recuperación de las funciones motora, sensorial y vesical.
La resonancia magnética sigue siendo el estándar de oro diagnóstico para identificar la compresión de las raíces nerviosas de la cauda equina, a menudo causada por hernia de disco intervertebral, estenosis espinal, traumatismo o tumores. Se observó que la cirugía retrasada aumenta el riesgo de complicaciones a largo plazo como dolor crónico, disfunción de la vejiga y debilidad de las extremidades inferiores.
Los hallazgos subrayan que el reconocimiento inmediato de síntomas de bandera roja —como anestesia en silla, incontinencia intestinal o vesical, y debilidad severa en las piernas— es fundamental para optimizar los resultados. (Estudio de la descompresión temprana en el síndrome de la cauda equina – Véase PubMed.)
¿Quién realiza este tratamiento? (Especialistas y equipo implicado)
El tratamiento lo realiza un cirujano de columna o un cirujano ortopédico formado en procedimientos complejos de columna. El equipo de atención suele incluir neurólogos, radiólogos, anestesiólogos, fisioterapeutas y especialistas en rehabilitación para apoyar la recuperación.
¿Cuándo acudir a un especialista?
Debes acudir inmediatamente a un especialista en columna si tienes dolor de espalda intenso con debilidad en las piernas, entumecimiento o dificultad para controlar la vejiga o el intestino. La evaluación temprana puede prevenir daños nerviosos irreversibles.
¿Cuándo acudir a urgencias?
Acude a urgencias más cercana si experimentas:
- Pérdida repentina del control de la vejiga o del intestino
- Entumecimiento en la zona de la silla o de la ingle
- Debilidad grave o en la pierna que empeora
- Incapacidad para mantenerse de pie o caminar con normalidad
Estos síntomas requieren atención médica urgente.
¿Cómo es realmente la recuperación?
La recuperación del síndrome de la cauda equina puede ser gradual. Algunos pacientes recuperan la fuerza y sensibilidad completas en cuestión de semanas, mientras que otros requieren meses de terapia. Los síntomas persistentes, como entumecimiento leve o urgencia urinaria, pueden persistir, pero a menudo mejoran con el tiempo con rehabilitación y seguimiento.
¿Qué ocurre si lo ignoras?
El retraso del tratamiento puede provocar parálisis permanente, pérdida del control de la vejiga y el intestino, y dolor crónico. Una vez que se produce daño nervioso, puede que no sea reversible. El reconocimiento y la cirugía inmediatos son esenciales para la mejor recuperación posible.
¿Cómo prevenirlo?
Aunque no todos los casos pueden prevenirse, mantener una buena salud espinal ayuda a reducir el riesgo:
- Mantén un peso saludable
- Haz ejercicio regularmente para fortalecer los músculos de la espalda
- Utiliza una postura adecuada y técnicas de levantamiento
- Evita fumar, ya que debilita los discos espinales
- Aborda el dolor de espalda crónico a tiempo con un especialista
Nutrición y salud ósea o articular
Una dieta equilibrada rica en calcio, vitamina D y proteínas magras apoya la fortaleza y recuperación ósea tras una cirugía de columna. Mantenerse hidratado y mantener un peso saludable también reduce el estrés en la columna vertebral.
Modificaciones de la actividad y del estilo de vida
Tras la cirugía, los pacientes deben evitar doblarse, torcerse o levantar peso hasta que su cirujano lo autorize. Se fomenta caminar y hacer estiramientos ligeros a medida que avanza la recuperación. Con el tiempo, la fisioterapia ayuda a recuperar la fuerza y la flexibilidad, permitiendo un regreso seguro al trabajo, al deporte y a las actividades diarias.
¿Tienes más preguntas?
¿Qué es el síndrome de la cauda equina?
Cauda equina (latín) significa cola de caballo. Es un nombre dado a las raíces nerviosas del canal espinal lumbosacro, ya que se parecen a la cola de caballo al visualizarlas. El síndrome de la cauda equina es la compresión de las raíces del nervio espinales en la zona lumbar y sacra de la columna. Las lesiones por encima de este nivel provocan compresión de la médula espinal y no es síndrome de la cauda equina, pero la presentación es más marcada y presenta la misma o mayor urgencia que el síndrome de la cauda equina. La compresión de la columna causa debilidad en las extremidades superiores o inferiores con reflejos aumentados y con o sin la implicación del intestino o la vejiga. El síndrome de la cauda equina es esencialmente una presentación clínica de nuevo inicio o empeoramiento de debilidad en una o ambas extremidades inferiores, anomalía en la marcha, afectación de la vejiga y entumecimiento en ambas extremidades inferiores y en la zona perigenital (anestesia sacra). Estos pacientes también pueden tener disfunción sexual. Los pacientes suelen tener un dolor de espalda intenso. El síndrome de la cauda equina suele asociarse con dolor en la espalda y, ocasionalmente, con radiculopatía. Raramente, los pacientes con síndrome de la cauda equina pueden presentarse sin quejas de dolor. Esto ocurre debido a la compresión de las raíces nerviosas en la columna lumbar, lo que provoca disfunción de los músculos, así como una alteración de la sensibilidad que son gestionadas por las raíces nerviosas específicas. Esta es una forma grave de compresión de la raíz nerviosa en la columna lumbar. Puede manifestarse de forma aguda o durante muchos meses o días. Puede deberse a la degeneración de fragmentos de disco, masa en el canal espinal, sangrado en el canal espinal, tumor similar a masa intraespinal, fractura, disparo o, en ocasiones, con un defecto congénito (normalmente una malformación arteriovenosa). La presentación puede ser aguda o crónica dependiendo de la patología.
¿Qué lesiones pueden causar el síndrome de la cauda equina?
Las fracturas o luxaciones de la columna lumbosacra pueden provocar el síndrome de la cauda equina. Estas son lesiones traumáticas y están asociadas a accidentes de alta velocidad como accidentes de tráfico o caídas desde altura. La hernia traumática de disco también puede conducir al síndrome de la cauda equina.
¿Qué tipo de médicos se encargan del síndrome de la cauda equina?
El síndrome agudo de la cauda equina suele tratarse bajo el cuidado de un cirujano de columna que puede ser de formación ortopédica o neuroquirúrgica. Un síndrome crónico de la cauda equina en el que se ha descartado una cirugía suele estar bajo el cuidado de un neurólogo y puede requerir atención de oncólogo o oncólogo radioterápico en casos asociados a malignidad o metástasis.
¿Por qué es necesario el examen rectal en el síndrome de la cauda equina?
El examen rectal puede tener valor diagnóstico en el síndrome de la coda equina, sin esfínter rectal, está asociado al síndrome de la coda equina y debe revisarse en todos los pacientes. Puede ser el único signo del síndrome de la cauda equina.
¿Cómo diagnosticar un síndrome de la cauda equina?
El síndrome de la coda equina se diagnostica clínicamente debido a su característica aparición o empeoramiento de la debilidad, anomalías en la marcha, disfunción intestinal o vesical, disfunción sexual y anestesia sacra. La confirmación del diagnóstico se realiza específicamente con imágenes avanzadas. La resonancia magnética ayuda a determinar el nivel de compresión y también a diagnosticar la patología. En pacientes con contraindicaciones para resonancia magnética (marcapasos, clip aneurismático), tomografía computarizada y mielograma. El diagnóstico confirmatorio de la patología solo puede realizarse en el momento de la cirugía y con la necesidad de un examen histopatológico del tejido comprimido en las raíces nerviosas.
¿Cuáles son las causas del síndrome de la cauda equina?
Las causas del síndrome agudo de la cauda equina pueden ser un fragmento de disco (el más común), fractura o luxación de la columna, un hematoma causado por hemorragia en el canal espinal, insulto vascular a la raíz nerviosa debido a patología sistémica o local subyacente, infección, inflamación, disparo o puñalada en la columna, accidente o caída de tráfico, malformación congénita (malformación arteriovenosa). La causa del síndrome crónico de la cauda equina puede ser una masa de crecimiento lento o una columna degenerativa con fragmentos de disco o ligamentos hipertrofiados que causan estenosis lumbar, defectos congénitos, etc. Una masa puede ser tumor o metástasis o, raramente, un tumor primario de las raíces nerviosas o de los elementos nerviosos.
¿Puedo estar discapacitado debido al síndrome de la cauda equina?
El síndrome de la cauda equina es una enfermedad incapacitante. Provoca debilidad y normalmente con disfunción de la vejiga y a veces también de los intestinos. Esto provoca una marcha deteriorada debido a la debilidad de los músculos de la pierna. Debido a la implicación de la vejiga, puede provocar retención o incontinencia de orina, lo que lleva a utilizar métodos alternativos para la evacuación de la vejiga. Los pacientes también pueden tener problemas de marcha.
¿Cómo sé que tengo síndrome de la cauda equina?
Los pacientes con síndrome de la cauda equina suelen presentar un nuevo inicio o un agravamiento de debilidad en una o ambas extremidades inferiores, anomalías en la marcha, afectación de la vejiga y entumecimiento en ambas extremidades inferiores y zona perigenital (anestesia sacra). Estos pacientes también pueden tener disfunción sexual. Los pacientes suelen tener un dolor de espalda intenso. Estos pacientes pueden tener dolor de espalda y radiculopatía preexistentes. Los pacientes pueden tener antecedentes de cáncer con o sin metástasis en la columna y pueden haber recibido tratamiento por ello en el pasado.
¿Qué hago si tengo síndrome de la cauda equina?
Un síndrome de coda equina de inicio agudo es una emergencia quirúrgica y el paciente debe acudir inmediatamente a urgencias. Se debe realizar una imagen avanzada lo antes posible para confirmar el diagnóstico tras el examen físico del paciente. Si se confirma un síndrome de cauda equina, puede ser necesaria una cirugía para descomprimir la columna y permitir la recuperación de las raíces nerviosas. Los pacientes con síndrome crónico de cauda equina que presentan inicio insidioso durante varios días o semanas deben buscar atención médica para confirmar el diagnóstico y planificar un posible tratamiento para su enfermedad.
¿Qué tan común o raro es el síndrome de la cauda equina?
El síndrome de la cauda equina es una aparición poco común de diversas patologías de la columna. La mayoría de las patologías se presentan con dolor de espalda y/o radiculopatía. También pueden desarrollar debilidad sutil, pero es raro desarrollar debilidad profunda con afectación de la vejiga y la marcha. Es aún más raro en la enfermedad degenerativa del disco y la estenosis del canal lumbar.
¿Cuál es el tratamiento del síndrome de la cauda equina?
Los pacientes con presentación aguda de síndrome de la cauda equina con diagnóstico confirmatorio en una resonancia magnética que muestre efecto masivo sobre las raíces nerviosas suelen necesitar una cirugía urgente o urgente para descomprimir las raíces nerviosas. Deberán ser ingresados en el hospital y deberán someterse a rehabilitación física para optimizar su función y mejorar su recuperación. Los pacientes con síndrome crónico de la cauda equina también pueden necesitar cirugía dependiendo de la patología, pero también pueden necesitar tratamiento adyuvante, especialmente en casos de malignidad o metástasis en forma de quimioterapia o radioterapia. Ocasionalmente, estos pacientes con síndrome crónico de coda de equina solo pueden manejar con tratamientos adyuvantes sin necesidad de cirugía. Los pacientes con mala condición general y múltiples comorbilidades pueden necesitar ser tratados de forma no quirúrgica para reducir el riesgo para su vida debido a la anestesia y a la cirugía.
¿Cómo es la recuperación del síndrome de la cauda equina?
La recuperación del síndrome de la cauda equina depende del tipo de patología, la cantidad de compresión, el número de niveles implicados y la cirugía realizada. En la mayoría de los casos, la recuperación se produce si su condición ha sido tratada rápidamente, pero puede no conducir a una recuperación completa de las funciones. Los pacientes deberán someterse a rehabilitación física para optimizar su función y mejorar su recuperación.
¿Puede el síndrome de la cauda equina causar problemas en la vejiga?
El síndrome de la cauda equina suele causar problemas de vejiga en forma de retención o incontinencia. Estos pacientes deben ser tratados por separado para sus problemas de vejiga para permitir la recuperación y, al mismo tiempo, evitar complicaciones derivadas de la condición.
¿Puede el síndrome de la cauda equina causar estreñimiento?
El síndrome de la cauda equina puede ocasionalmente causar afectación intestinal, lo que puede llevar al estreñimiento en la mayoría de los casos.
¿Puede el síndrome de la cauda equina causar la muerte?
El síndrome de la cauda equina causa discapacidad en forma de debilidad de las extremidades inferiores y afectación del intestino o la vejiga, así como problemas para deambular, pero no puede ser una causa directa de muerte, aunque en pacientes con secuelas crónicas de complicaciones de la cauda equina, como trombosis venosa profunda que causa embolia pulmonar, infección urinaria que causa sepsis, insuficiencia pulmonar o insuficiencia respiratoria pueden ser la causa secundaria de muerte en estos pacientes.
¿Se puede tener el síndrome de la cauda equina dos veces?
El síndrome de la cauda equina en sí mismo es una entidad rara y contraerlo dos veces es más raro, aunque no imposible. Los pacientes predispuestos al síndrome de la cauda equina, como los que tienen malignidad o metástasis, o aquellos con trastornos sanguíneos y que toman anticoagulantes, rara vez también presentan síndrome de la cauda equina.
¿Es permanente el síndrome de la cauda equina?
Una presentación aguda del síndrome de la cauda equina, si se trata adecuadamente, puede conducir a una buena recuperación, pero si no se trata adecuadamente o en pacientes con cauda equina crónica, las secuelas del síndrome de la cauda equina pueden ser duraderas o permanentes también.
¿Se puede desarrollar el síndrome de la cauda equina con la cirugía de fusión?
Cualquier cirugía en la columna lumbar conlleva un riesgo de síndrome de la cauda equina. Esto puede ocurrir debido a cualquier sangrado en el lugar quirúrgico, lo que provoca la formación de hematomas y la compresión de las raíces nerviosas, provocando la aparición del síndrome de la cauda equina. Estos pacientes deben ser tratados con urgencia mediante descompresión y deben ser seguidos cuidadosamente.
¿Cómo evitar o prevenir el síndrome de la cauda equina?
Como el síndrome de la cauda equina y en sí mismo son una entidad rara, no existe forma posible de prevenir un síndrome de la cauda equina. Los pacientes que toman anticoagulantes tienen un mayor riesgo de síndrome de la cauda equina, pero los beneficios de la terapia anticoagulante superan con creces el riesgo de síndrome de la cauda equina o cualquier otra complicación hemorrágica similar. De manera similar, los pacientes con metástasis tienen un mayor riesgo de síndrome de la cauda equina y su tumor se trata adecuadamente con quimioterapia o radioterapia, pero el tratamiento profiláctico con cirugía o radio o quimioterapia solo para prevenir el síndrome de la cauda equina no es recomendable.

